Indicazioni, controindicazioni e complicanze delle vaccinazioni - a cura del dott. Franco Brinato
AOSTA. Con questo nuovo appuntamento settimanale con la rubrica sulla salute con il dott. Franco Brinato torniamo a parlare di vaccini. E' un argomento sempre di stretta attualità e che merita un approfondimento per capire come funzionano, come sono realizzati, quali sono le indicazioni e le controindicazioni.
Negli ultimi mesi i vaccini sono stati oggetto di aspre e animate discussioni nel nostro paese. Se da un lato la politica, per diverso tempo, non ha assunto un ruolo decisivo per non assumersi dei rischi con il proprio elettorato, dall'altro le società scientifiche, gli operatori sanitari, con fatica, hanno cercato di dimostrare l'utilità e l'impatto benefico della vaccinazione sulla salute pubblica lottando con i continui e sprezzanti movimenti antivaccinali e le informazioni distorte diffuse sulla rete web, con scarso risultato. Questo ha creato, per la prima volta, una regressione della copertura vaccinale nella popolazione e la diffusione di molte malattie infettive, con grave impatto sulla salute pubblica.
Quest'articolo, senza entrare in merito a sterili polemiche, ha l'obiettivo di dare informazioni fruibili e di facile comprensione per la per la gente su come funzionano i vaccini e quali sono i limiti e le controindicazioni.
Prima di parlare di vaccini è necessario introdurre il concetto d'immunità biologica.
Cosa s'intende in medicina per immunità?
Rappresenta la condizione, innata o acquisita, in base alla quale un organismo è in grado di neutralizzare tutto ciò che gli è estraneo. Questa funzione si manifesta attraverso il sistema immunitario, un complesso organizzato di cellule e molecole deputate alla risposta dell'organismo nei confronti dell'introduzione di sostanze a esso estranee, denominati antigeni, tra cui microbi (batteri, virus, funghi, cellule cancerogene etc.).
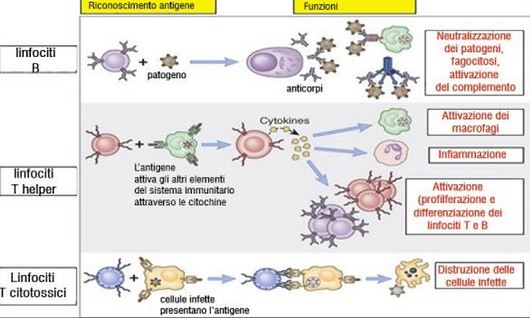
Un individuo si definisce immunocompetente se ha la capacità a manifestare una risposta immune, quale la produzione di anticorpi, quando le cellule del sistema immunitario sono esposte ad antigene. La mancata risposta dell'organismo alle aggressioni esterne si traduce in malattia.
Esiste un'immunità innata che l'organismo eredita alla nascita attraverso il passaggio di anticorpi dalla madre al feto o al lattante, attraverso la placenta e il latte materno, questo tipo d'immunità è temporaneo e non specifica. Si parla d'immunità artificiale quando l'organismo con la crescita viene a contatto con un microorganismo o è vaccinato. L'esposizione al microorganismo e ai componenti del vaccino creano la formazione d cellule memoria, (linfociti T e B) capaci di produrre anticorpi specifici, IGM IGG.In questo caso, un successivo contatto con lo stesso microorganismo, scatena una reazione immunitaria più veloce e più efficace, capace di neutralizzare il patogeno e quindi l'infezione. Di qui la necessità di sottoporre tutti gli individui alla vaccinazione contro patogeni responsabili di malattie infettive molto contagiose.
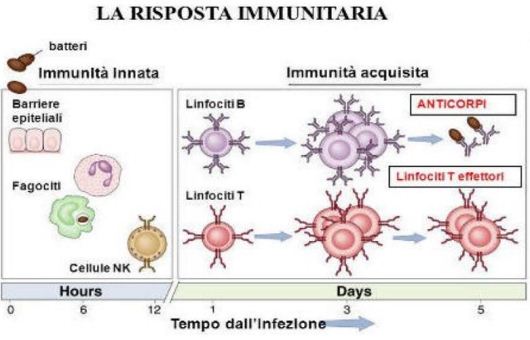
La somministrazione diretta di anticorpi (immunoglobuline) nell'organismo, invece è definita immunità artificiale passiva o sieroprofilassi. La sieroprofilassi è praticata in individui che hanno avuto un'esposizione recente a un microorganismo e quindi con rischio elevato di contrarre la malattia. Ha un'azione rapida ma un'efficacia transitoria, in genere 15-20 giorni. L'immunità attiva, attraverso la vaccinazione è utilizzata per prevenire le infezioni e creare uno stato d'immunità di lunga durata.
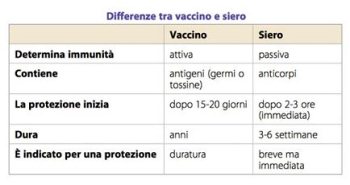
Cos'è un vaccino?
Il vaccino è una sostanza di sintesi preparata in laboratorio e somministrata per via intramuscolo o orale per garantire l'immunità a una determinata malattia. Questa sostanza, infatti, una volta introdotta nel sangue, determina una risposta immunitaria nel soggetto ricevente, cioè la produzione di anticorpi specifici con l'obiettivo di proteggere dalla patologia per la quale ci si è vaccinati. Le vaccinazioni rappresentano uno degli strumenti preventivi più efficaci per il controllo delle malattie infettive e contagiose.
Come funziona un vaccino?
Il vaccino simula nell'organismo l'infezione che deve prevenire e attiva le difese immunitarie con la produzione di anticorpi specifici, IgM e IgG, affinché l'individuo acquisisca l'immunità senza sviluppare la malattia e le eventuali complicanze. A Un eventuale successivo contatto con lo stesso patogeno l'organismo è in grado di neutralizzarlo grazie alla presenza di anticorpi già formati grazie alla vaccinazione.
Quando dura l'immunità indotta dal vaccino?
Dipende dal tipo di vaccino. Alla prima somministrazione, dopo circa due settimane, seguirà un'immunità specifica con la produzione di un titolo anticorpale protettivo verso il patogeno per cui si è scelto di vaccinarsi. La durata dell'immunità è varabile da un anno per il vaccino antinfluenzale, a 10-20 anni per il vaccino contro il morbillo parotite e rosolia. In alcuni casi è necessario fare una dose di richiamo, in altre parole una seconda somministrazione, quando il titolo anticorpale non è stabile e sufficientemente protettivo.
Quali caratteristiche deve avere un vaccino?
- Innocuità, le sostanze presenti, compreso il microorganismo non devono provocare la malattia;
- Efficacia, deve prevenire l'infezione, la malattia e le sue complicanze ed essere protettivo per lungo tempo.
Quanti tipi di vaccini esistono e come sono preparati?
I vaccini oggi disponibili sono diversi e le caratteristiche che li distinguono dipendono principalmente dal modo con cui sono preparati. Si riconoscono vaccini
batterici e virali a loro volta distinti in:
1. Vaccini batterici e virali vivi - attenuati: (o vivi - modificati) sono costituiti da microrganismi completi vivi che pur mantenendo la propria capacita di
moltiplicarsi nell'organismo vaccinato e di stimolare le difese immunitarie, non provocano la malattia.
I vantaggi? In una sola somministrazione o al massimo due determinano un'immunità che dura tutta la vita. Gli svantaggi? Non possono essere somministrati a soggetti con immunodeficienza come i soggetti con AIDS.
Con questa tecnica si allestiscono vaccini contro:
- Morbillo
- Parotite
- Rosolia
- Tubercolosi
- Varicella
- Febbre tifoide
2. Vaccini batterici e virali inattivati: sono composti di microrganismi disattivati con agenti fisici e chimici in modo tale da mantenere strutture capaci di stimolare il sistema immunitario ma incapaci di determinare la malattia.
I vantaggi ? non provocano neanche in forma lieve la malattia e possono essere somministrati anche a pazienti con un sistema immunitario compromesso. Gli svantaggi?per creare un'immunizzazione efficacia deve essere somministrato in più dosi.
Con questa tecnica si allestiscono i vaccini contro:
- Influenza
- Polio
- Rabbia
- Colera
Vaccini a sub unità
Sono vaccini preparati solo con componenti purificati, ricavati dalla superficie e non
da virus intero. Sono efficaci per stimolare il sistema immunitario, senza la presenza
di altri componenti del microorganismo che possono risultare tossiche.
Con questa tecnica sono preparati i vaccini contro:
- Influenza
- Meningococco (responsabile della meningite)
- Pneumococco (patogeno implicato in diverse polmonite soprattutto in età
geriatrica.)
- Pertosse
- Tifo
- Hamemophilus influenza di tipo B
3. Vaccini a DNA ricombinante: sono i vaccini di ultima generazione sono costituiti da frammenti dei microorganismi capaci di scatenare una risposta immunitaria. Per il loro allestimento si utilizzano tecniche genetiche, la tecnica del DNA ricombinate, s'inietta, in laboratorio, il gene in un microorganismo e s'induce la sintesi del frammento capace di stimolare la sintesi degli anticorpi.
Con questa tecnica si allestiscono vaccini contro:
- Epatite B
- Papilloma Virus
Oltre batteri e virus, nei vaccini sono presenti altre sostanze?
Nella preparazione dei vaccini per prevenire la contaminazione batteriche e potenziare la risposta immunitaria e renderla duratura nel tempo, sono utilizzati
minime quantità di sostanze quali:
- Sali di alluminio, capaci di stimolare la risposta immunitaria e la produzione di anticorpi.
- Antibiotici, formaldeide, sostanza ad azione germicida, per prevenire la crescita dei batteri.
- Sostanze stabilizzanti, come i solfati e monossido di glutammato, presenti anche nei vini e nei cibi a lunga conservazione, per mantenere inalterati vaccini, in caso di cambiamento di temperatura, umidità e alterazioni chimiche.
Negli ultimi anni il mercurio, utilizzato come conservante nei vaccini, non è più presente, per la comparsa di alcuni casi d'intossicazione.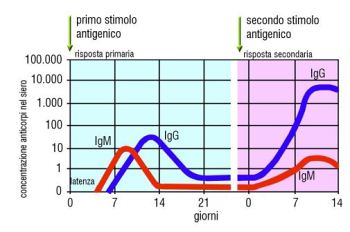 Come si somministrano i vaccini?
Come si somministrano i vaccini?
Le vie di somministrazione sono:
- Intramuscolare (anti- tetano)
- Sottocute (anti- influenzale)
- Orale (anti polio-Sabin)
Perché sono somministrati vaccini combinati?
I vantaggi sono:
- La presenza di più antigeni contemporaneamente contro diverse malattie nello stesso vaccino, aumenta e migliora la risposta immunitaria.
- Riduzione del numero d'iniezioni nel bambino
- Riduzione della quantità di sostanze somministrate presenti nei vaccini, con riduzione del rischio di reazioni avverse
Le più comuni formulazioni combinate sono:
- Esavalente (difterite-tetano-pertosse-epatite B-poliomielite-Haemophilus
influenzae di tipo B);
- Trivalente DTPa (difterite-tetano-pertosse);
- Quadrivalente DTpaIPV (difterite-tetano-pertosse-polio);
- Trivalente MPR (morbillo-parotite-rosolia);
- Quadrivalente MPRV (morbillo-parotite-rosolia-varicella);
- Meningococco quadrivalente, contenete i quattro tipi di meningococco (A-CW-Y.)
Esistono controindicazioni alla vaccinazione?
Le controindicazioni sono gli stati febbrili, in questi casi è necessario posticipare la vaccinazione, gli stati d'immunodeficienza primari o secondari a farmaci (l'uso di dose massicce di cortisone o farmaci antitumorali) o a malattie, come le leucemie e l'AIDS. In questi casi è necessario non sottoporre il soggetto alla vaccinazione per il rischio di complicanze gravi. Altre controindicazioni sono le allergie a componenti del vaccino.
I vaccini possono dare complicanze?
Le complicanze e gli eventi avversi devono essere valutati rispetto ai potenziali benefici di un vaccino sulla salute. Ai fini della sicurezza è necessario la valutazione rischio/beneficio di un intervento vaccinale sulla popolazione. I dati disponibili, dimostrano che i rischi associati alla mancata vaccinazione (cioè i rischi derivanti da malattie infettive in soggetti non vaccinati), sono di gran lunga, in termine di mortalità e disabilità, maggiori rispetto a quelli associati ai vaccini. Gli effetti collaterali più comuni, sono: arrossamento nel sito d'iniezione, debolezza, dolore e indurimento della zona dell'iniezione, agitazione, febbre alta, raramente convulsioni, vomito e pianto persistente nei bambini. Sono stati segnalati, accanto a questi effetti collaterali minimi, complicanze più gravi ma rare: alcuni sindrome neurologiche (sindrome Guillane-Barré), anemia emolitica, encefaliti acute, alcuni casi rari di meningite, comparsi immediatamente dopo la somministrazione del vaccino anti-meningicocco C., reazioni allergiche, scatenate, soprattutto dagli additivi presenti nei vaccini. Si tratta di pochi casi, da correlare spesso a predisposizioni genetiche e fattori concomitanti personali, che possono aver influito sull'insorgere delle complicanze.
Con la nuova legge, quali sono i vaccini obbligatori?
L'Italia recepisce nel suo programma di vaccinazioni, per i bambini, le raccomandazioni e gli obiettivi dell'Organizzazione mondiale della sanità (OMS); il programma vaccinale prevede l'obbligo dell''esecuzione di vaccini:
- anti-poliomelitica
- anti-difterica
- anti-tetanica
- anti-epatite B
- anti-pertosse
- anti Haemophilusinfluenzae tipo B
- anti-morbillo
- anti-rosolia
- anti-parotite
- anti-varicella
Quali sono le vaccinazioni non obbligatorie ma fortemente raccomandate per l'età pediatrica?
- anti-pneumococcica;
- anti-meningococcica C (in forma monovalente, o tetravalente ACWY);
- anti-meningococcica B;
- anti-rotavirus;
- anti-HPV. papilloma –virus)
Tutte queste vaccinazioni sono offerte in modo gratuito dai servizi vaccinali delle ASL di appartenenza.
Quando vanno eseguite le vaccinazioni?
Il ministero della salute in base agli obiettivi e le raccomandazioni dell'organizzazione mondiale della sanità, ha istituito un calendario vaccinale, cioè la successione cronologica con cui vanno effettuate le vaccinazioni dei bambini, sia obbligatorie sia raccomandate, fino all'adolescenza.
Calendario delle vaccinazioni 2017/2019:
A tre mesi
- Vaccinazioni obbligatorie: prima dose difterite, tetano, pertosse, poliomielite, epatite B, Haemophilus influenzae di tipo B (vaccino esavalente).
- Vaccinazioni raccomandate: prima dose meningococco B; prima dose pneumococco.
A quattro mesi
- Vaccinazioni raccomandate: seconda dose meningococco B.
A cinque mesi
- Vaccinazioni obbligatorie: seconda dose difterite, tetano, pertosse, poliomielite, epatite B, Haemophilus influenzae di tipo B (esavalente).
- Vaccinazioni raccomandate: seconda dose pneumococco.
A sei mesi
- Vaccinazioni raccomandate: terza dose meningococco B.
Fra tre e sette mesi
- Vaccinazioni raccomandate: rotavirus (due o tre dosi a seconda il tipo di vaccino).
A undici mesi
- Vaccinazioni obbligatorie: terza dose difterite, tetano, pertosse, poliomielite, epatite B, Haemophilus influenzae di tipo B (esavalente).
- Vaccinazioni raccomandate: terza dose pneumococco.
A tredici mesi
- Vaccinazioni raccomandate: quarta dose Meningococco B.
Fra tredici e quindici mesi
- Vaccinazioni obbligatorie: prima dose morbillo, parotite e rosolia (MPR); prima dose varicella (oppure prima dose tetravalente MPRV).
- Vaccinazioni raccomandate: prima dose Meningococco C.
A sei anni
- Vaccinazioni obbligatorie: richiamo difterite, tetano, pertosse, polio (DTP + polio); richiamo morbillo, parotite, rosolia e varicella (MPR o MPRV).
Fra dodici e diciotto anni
- Vaccinazioni obbligatorie: richiamo difterite, tetano, pertosse, polio (DTP + polio).
- Vaccinazioni raccomandate: HPV (due o tre dosi, sia per le femmine sia per i maschi, in funzione di età e vaccino); richiamo meningococco C, nella forma quadrivalente A-C-W-Y.
Conclusioni
La vaccinazione attualmente rappresenta uno dei più efficaci strumenti di prevenzione per il controllo delle malattie infettive. I vaccini sono sostanze sicure e sottoposte a controlli severi da parte delle istituzioni competenti. I dati scientifici, disponibili, dimostrano che i rischi associati alla mancata vaccinazione sono notevolmente, in termine di mortalità e disabilità, maggiori rispetto a quelli associati ai vaccini. Le complicanze gravi sono rare e spesso dovute a fattori genetici dell'individuo vaccinato o allergie non documentate ai componenti del vaccino.
dott. Franco Brinato
Specialista in medicina d'emergenza urgenza e medicina termale; dirigente medico di medicina d'urgenza e pronto soccorso
franco.brinato[at]libero.it



