A cura del dott. Franco Brinato
AOSTA. L'ipertensione arteriosa non è una malattia, ma un fattore di rischio, ovvero una condizione che aumenta la probabilità di malattie cardiovascolari (per esempio: angina pectoris, infarto miocardico, ictus cerebrale). Per questo è importante individuarla e curarla per prevenire i danni che essa può provocare. Negli ultimi 10 anni, l'incidenza dell'ipertensione arteriosa, fattore di rischio per lo sviluppo di malattie cardiovascolari, colpisce, nei paesi industrializzati, dal 30 a oltre il 50% della popolazione adulta; è molto frequente, generalmente non determina sintomi, è di facile diagnosi, viene di solito controllata con semplici interventi terapeutici ma provoca spesso complicanze mortali se viene trascurata.
Che cos'è la pressione arteriosa?
La pressione arteriosa è la pressione esercitata dal sangue sulla parete delle arterie, durante il battito cardiaco. E' possibile distinguere una pressione "massima" o "sistolica" che corrisponde al momento in cui il cuore pompa il sangue nelle arterie ed una pressione "minima" o "diastolica" che corrisponde alla pressione che rimane nelle arterie, momento in cui il cuore si ricarica di sangue per il battito successivo.
Quando si parla di ipertensione arteriosa ?
Secondo le linee guida internazionali, l'ipertensione può essere definita tale per valori di pressione arteriosa sistolica (PAS),misurati a riposo,maggiore o uguale a 140 mm Hg e/o valori di pressione diastolica (PAD) maggiore o uguale a 90 mmHg. L'organizzazione mondiale della sanità(OMS) propone due classificazioni:
a)Una è basata sui livelli della pressione, distinguendo un'ipertensione "lieve", una "moderata" e una "grave", come riportato di seguito
Ottimale <120 <80
Normale <130 <85
Normale alta 130-139 85-89
Ipertensione di 1° grado, lieve 140-159 90-99
sottogruppo: ipertensione "di confine" 140-149 90-94
Ipertensione di 2° grado, moderata 160-179 100-109
Ipertensione di 3° grado, severa > = 180 > = 110
Ipertensione sistolica isolata > = 140 <9
Borderline 140-149 <9
b)l'altra basata sul tipo e grado del danno d'organo provocato dall'ipertensione
Stadio I, nessuna manifestazione di danno d'organo
Stadio II, almeno uno dei seguenti manifestazioni di danno d'organo:
- Ipertrofia ventricolare sinistra(ispessimento della parete del cuore sinistro) che può essere diagnosticata con l'Elettrocardiogramma, Radiografia del torace e l'ecografia cardiaca
- Restringimento delle arterie retiniche generalizzato o localizzata;
- Lieve danno renale aumento della creatinina e perdita di proteine nelle urine;
Stadio III, comparsa di sintomi e segni correlati al danno d'organo. Questi comprendono:
- Cuore: angina pectoris, infarto miocardico, scompenso cardiaco;
- Cervello: ictus, attacco ischemico transitorio (TIA), encefalopatia ipertensiva, demenza vascolare;
- Occhio: emorragia o essudati retinici con o senza papilledema (queste lesioni sono segni di ipertensione maligna o accelerata);
- Rene: insufficienza renale con aumento della creatinina maggiore di 2;
- Vasi: aneurisma, arteriopatia obliterante sintomatica.
Come si misura la pressione?
Per ottenere dei valori pressori certi, è necessario misurare la pressione in modo corretto. La comune misurazione della pressione arteriosa è effettuata utilizzando appositi apparecchi (sfigmomanometri) che sono in grado di valutare la pressione del sangue dall'esterno. Di tali apparecchi quello più preciso è lo sfigmomanometro a mercurio, ormai in disuso per la tossicità del mercurio, attualmente sostituito da apparecchi ibridi ad aria. La misurazione viene effettuata applicando il manicotto di gomma al braccio del paziente, tra l'ascella e la piega del gomito. All'altezza di quest'ultima, dove si apprezza la pulsazione dell'arteria del braccio (arteria omerale), si posiziona la campana del fonendoscopio, cioè dello strumento destinato a raccogliere e trasmettere all'orecchio i rumori generati dal passaggio di sangue nell'arteria stessa, chiusa dalla pressione del bracciale. Durante lo sgonfiaggio del bracciale è piuttosto
agevole distinguere la pressione "massima" o "sistolica" che corrisponde al momento in cui compare il rumore del battito cardiaco, ed una pressione "minima" o "diastolica" che corrisponde al momento in cui scompare il rumore del battito cardiaco. La pressione viene quindi indicata con due valori (ad esempio 120/80): il primo valore indica la pressione sistolica, mentre il secondo quella diastolica. Sono oggi disponibili anche apparecchi per l'auto misurazione domiciliare della pressione arteriosa che consentono una rilevazione automatica o semiautomatica. Esistono anche dispositivi che effettuano la rilevazione della pressione al polso o al dito della mano: essi sono in linea di massima poco attendibili, salvo rare eccezioni, e non sono attualmente consigliati dalle più recenti linee guida internazionali sull'ipertensione arteriosa.
Quali sono le raccomandazioni per ottenere dei valori corretti di pressione arteriosa durante la misurazione? Durante tutta la misurazione della pressione e fino al completo sgonfiaggio del bracciale, è bene tenere presente le seguenti semplici raccomandazioni:
Durante tutta la misurazione della pressione e fino al completo sgonfiaggio del bracciale, è bene tenere presente le seguenti semplici raccomandazioni:
- Il paziente dovrebbe essere rilassato, seduto comodamente, in ambiente tranquillo, con temperatura confortevole da almeno cinque minuti;
- Non si dovrebbe assumere bevande contenenti caffeina nell'ora precedente, né aver fumato da almeno 15 minuti;
- Il braccio deve essere appoggiato su un piano rigido ed il bracciale deve essere posizionato all'altezza del cuore (bisogna ricordare che esistono a volte differenze sensibili nei valori misurati nelle due braccia. In tali casi, si dovrà utilizzare per la misura il braccio con la pressione più elevata)
- Le dimensioni del bracciale di gomma devono essere adattate alla dimensione del braccio del paziente (nel caso di persone molto robuste o di pazienti obesi, il bracciale dovrebbe avere una lunghezza superiore).
Quali sono le cause dell'ipertensione arteriosa?
L'aumento della pressione arteriosa, indipendentemente dalla causa, è correlato all'aumento delle resistenze vascolari periferiche, cioè alla restrizione del calibro delle arterie. Si distinguono due tipi di ipertensione arteriosa: una detta "essenziale" e l'altra denominata "secondaria". Nel 95% dei soggetti ipertesi non è possibile riscontrare una causa vera e propria dell'ipertensione, che viene pertanto definite essenziale o primitiva. Le ipotesi scientifiche più fondate correlano l'ipertensione arteriosa all'effetto variamente combinato di fattori genetici ereditari e di fattori ambientali, come lo stress, l'eccessiva introduzione di sale e l'obesità. Le forme di ipertensione secondarie sono più rare, solo il 5% dei casi. Sono quelle secondarie a specifiche condizioni patologiche o tossiche. In questi casi l'aumento dei valori pressori è dovuto ad una causa precisa, le cause più frequenti sono:
- malattie renali (nefriti, occlusione dell'arteria renale)
- condizioni critiche transitorie (stress acuto per interventi chirurgici, ustioni, ecc),
- Gravidanza
- effetti collaterali da farmaci o alimenti (contraccettivi orali).
- Disfunzione della tiroide (ipertiroidismo)
- Restringimento dell'arterite (aterosclerosi)
- Disfunzione della ghiandola surrenale (feocromocitoma-iperaldosteronismo)
La rimozione di queste cause, quando possibile, determina il ripristino di una condizione di normalità pressoria.
L'ipertensione arteriosa è ereditaria?
Al momento non esiste uno studio genetico che conferma l'origine genetica dell'ipertensione. Si sa però, da molto tempo che, i figli di soggetti ipertesi hanno maggiore probabilità di sviluppare l'ipertensione rispetto ai figli di genitori normotesi. Per tale motivo, i figli degli ipertesi noti dovrebbero fare attenzione a mantenere uno stile di vita sano e controllare i valori della pressione arteriosa, per una diagnosi precoce e prevenire le complicanze.
Come ci si accorge di essere ipertesi?
Normalmente l'ipertensione arteriosa, nella fase iniziale, difficilmente si manifesta con segni o sintomi particolari. Spesso chi è iperteso lo scopre occasionalmente in una visita medica senza sapere magari di esserlo da tempo. Solo quando i valori di pressione arteriosa si innalzano rapidamente e di molto (crisi ipertensiva) possono comparire i sintomi quali: mal di testa improvviso, spesso pulsante, sensazione di testa pesante, ronzii alle orecchie, vertigini, facile affaticamento, disturbi visivi, palpitazioni, perdita di sangue dal naso. Altre volte i sintomi e i segni possono comparire tardivamente quando il danno su gli organi bersaglio si è già instaurato. E'consigliabile quindi sottoporsi almeno tre volte all'anno a visita medica ed eseguire la misurazione della pressione arteriosa soprattutto per i soggetti con storia famigliare di ipertensione arteriosa.
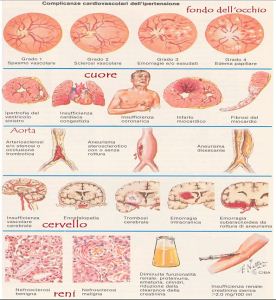 Quali sono le complicanze?
Quali sono le complicanze?
L'ipertensione arteriosa non controllata e protratta per anni produce danni sulle arterie di vari organi. L''aumento della pressione provoca un danno ai vasi arteriosi caratterizzato da ispessimento e depositi di grassi all'interno delle pareti (aterosclerosi). I vasi si restringono e il flusso di sangue ai vari tessuti si riduce, provocando un danno. Gli effetti si manifestano su tutto l'organismo, ma in particolare su alcuni organi sensibili alla riduzione del flusso sanguigno: il
cuore, il rene, il cervello e l'occhio. I danni più frequenti si verificano a carico di:
Cuore:
- ispessimento delle pareti del ventricolo sinistro (ipertrofia miocardica) danno iniziale legato al super lavoro a cui il cuore è sottoposto per superare la maggior resistenza alla spinta de sangue nei vasi;
- Angina pectoris e infarto del cuore, legato al minor afflusso di sangue per il restringimento dei vasi coronarici (le arterie che portano il sangue al muscolo cardiaco);
- Scompenso cardiaco, per sfiancamento delle pareti del cuore.
Rene: i danni renali dell'ipertensione sono dovuti alla progressiva riduzione dei vasi sanguigni. Il danno renale è subdolo e progressivo fino all'insufficienza renale cioè all'incapacità de rene di depurare l'organismo dalle scorie del metabolismo.
Cervello: i danni cerebrali possono andare da lesioni dei vasi senza manifestazioni cliniche, valutati sottoponendo il soggetto a indagini come la TAC cerebrale o la Risonanza magmatica, a lesioni gravi per chiusura completa o parziale di un vaso cerebrale che da origine a manifestazioni cliniche quale l'ictus o il TIA attacco ischemico transitorio.
Occhio: negli ipertesi l'esame del occhio (fundus oculi) mostra nella fase iniziale alterazione dei vasi della retina caratterizzati da fenomeni di incrocio attero-venoso (dilatazione). Col passare del tempo, se persiste lo stato ipertensivo si possono osservare emorragie dovute alla rottura dei vasi della retina con danneggiamento della vista.
Arterie: aneurisma, rottura
Come prevenire l'ipertensione arteriosa?
La maggior parte dei casi di ipertensione arteriosa è dovuta, oltre alla predisposizione genetica, ad abitudini di vita non corrette. L'Organizzazione Mondiale della Sanità (OMS) propone per il trattamento non farmacologico dell'ipertensione arteriosa e per quei pazienti che non presentano fattori di rischio aggiuntivi alcuni consigli utili:
- controllare il peso corporeo
- ridurre il consumo di alcol
- evitare il fumo
- limitare le condizioni di stress
- ridurre l'apporto di sale e l'uso degli alimenti che ne sono ricchi (ad esempio gli insaccati),
- ridurre il consumo di grassi animali (contengono colesterolo),
- non abusare di liquirizia (fa aumentare la pressione arteriosa)
- seguire una dieta ricca di magnesio e potassio (cereali, frutta, verdura, agrumi),
- esercitare regolarmente un'attività fisica (fare le scale,lunghe passeggiate almeno 3 volte a settimana)
Prima di sottoporre un soggetto a terapia farmacologica, è necessario adottare stili di vita corretti ed eliminare i fattori di rischio aggiuntivi (controllo del glicemia, colesterolo, stress, sovrappeso) e sottoporsi a al monitoraggio della pressione ambulatoria delle 24 ore. L'esame consiste nell'applicazione di un bracciale collegato ad un apparecchio che contiene una piccola pompa ed un sistema di registrazione, consente di effettuare misurazioni automatiche della pressione arteriosa ad intervalli determinati per una intera giornata, sia nelle ore diurne che in quelle notturne. I vantaggi di questo strumento sono principalmente quelli di rendere disponibili un elevato numero di misurazioni nell'arco delle 24 ore.
Quali pazienti ipertesi bisogna sottoporre a terapia farmacologica ?
Nel trattare l'ipertensione arteriosa è necessario tener conto del rischio cardio vascolare che non è lo stesso per tutti i soggetti ipertesi. La decisione di trattare o non trattare il paziente deve essere basata non solo sui valori di Pressione sistolica e di Pressione diastolica, ma sul rischio cardiovascolare globale a cui è esposto il paziente. Glii scenari clinici possono essere diversi:
- ipertensione lieve, valori di Pressione diastolica compresi tra 90 e 105 mm Hg e di Pressione sistolica tra 140-159 mm Hg
a. Soggetti ad alto rischio (soggetti con colesterolo alto, diabete, danno degli organi bersagli, cuore rene e occhio), dopo 4 settimane di monitoraggio devono essere sottoposti a un trattamento farmacologico, in aggiunta a provvedimenti per migliorare lo stile di vita (riduzione di peso,dieta senza sale, riduzione dello stress, attività fisica regolare).
b. Soggetti a basso rischio, la decisione di sottoporre questi soggetti a terapia farmacologica deve essere rimandata di 3-6 mesi e iniziata solo se i valori di pressione arteriosa sono maggiori di 160 mm Hg per la pressione sistolica e 95 mm Hg per la pressione diastolica
- Ipertensione di 2° grado, moderata valori di pressione superiore a 160/95
Le linee guida dell'OMS raccomandano che questi soggetti siano sottoposti rapidamente ad una valutazione del danno d'organo e dei fattori di rischio cardiovascolare associati (dosaggio della glicemia e del colesterolo, valutazione della funzionalità renale, Elettrocardiogramma, ecocardiogramma, visita oculistica per la valutazione del fondus oculi). La terapia farmacologica va iniziata rapidamente e non rimandata nei pazienti con danno d'organo già evidente e/o con un profilo complessivo di alto rischio.
- Ipertensione di 3° grado severa accertata pressione sistolica uguale o maggiore a 180 e valori di pressione diastolica uguale o maggiore di 110
Tutti questi soggetti devono essere trattati immediatamente.
Qual è l'obbiettivo della terapia farmacologica e dei medici ?
L'obiettivo del trattamento, è quello di ridurre stabilmente la pressione arteriosa a livelli inferiori a 140/90 mm Hg e ottenere la regressione del danno d'organo. Attenzione! In alcuni pazienti non sempre è utile raggiungere valori di PA inferiore a 140/90, infatti nei pazienti anziani è necessario, per garantire un flusso cerebrale efficiente, mantenere valori uguali o leggermente più elevati.
Quali farmaci sono utilizzati?
Numerosi farmaci possono combattere l'ipertensione, la riduzione della pressione arteriosa riduce la morbilità e la mortalità per complicanze cardiovascolari. L'organizzazione mondiale della sanità (OMS) riconosce 5 categorie di farmaci come presidi di prima linea adatti al trattamento dell'iperteso. Tra questi ricordiamo: gli ace-inibitori, i bloccanti dei recettori dell'angiotensina, i bloccanti dei recettori beta, i calcio-antagonisti, i diuretici ed altri ancora.
Attualmente, grazie anche agli studi di molte case farmaceutiche,si può affermare che non esistono più forme di ipertensione che non possono essere controllate.
Per quando tempo si devono assumere in farmaci antipertensivi?
Normalmente la terapia antipertensivi deve essere assunta per tutta la vita. La sospensione del trattamento di solito è seguita dal ritorno della pressione ai livelli pre-trattamento. Tuttavia, in quei pazienti che seguono un corretto stile di vita e dopo una ottimale e prolungata riduzione della pressione arteriosa, è possibile tentare di ridurre progressivamente la dose e il numero dei farmaci utilizzati. I tentativi di ridurre la terapia dovrebbero tuttavia essere accompagnati da un attento e continuo controllo dei valori della pressione arteriosa.
Conclusioni
L''ipertensione è un affezione frequente nella popolazione generale e circa il 30% degli adulti, dopo i 50 anni, ne soffre. Il soggetto iperteso, se non trattato, è a rischio elevato di malattie cardio vascolari. Tutti i soggetti ipertesi, con fattori di rischio, devono sottoporsi a trattamento farmacologico ridurre e annullare i fattori di rischio aggiuntivi (diabete, obesità, ipercolesterolemia). Un trattamento farmacologico adeguato e uno stile di vita corretto annullano il rischio di ammalarsi.
dott. Franco Brinato
specialista in Medicina d'Emergenza Urgenza e Medicina Termale e dirigente medico di Medicina d'Urgenza e Pronto soccorso

